La drépanocytose est une maladie qui peut causer de nombreuses complications; elle touche tous les organes du corps. Cependant, c'est une maladie qui s'exprime de manière variable, en fonction des individus et toutes les complications recensées ne se manifestent pas chez toutes les personnes touchées par la drépanocytose. Il est donc important de discuter avec votre médecin spécialiste pour comprendre votre cas particulier; n'hésitez pas à le contacter pour toute question médicale. En France, la filière santé maladies rares du globule rouge MCGRE coordonne les soins et la recherche pour la drépanocytose (site web https://filiere-mcgre.fr/ ). Vous pouvez prendre contact avec la filière MCGRE afin d'identifier un centre spécialiste.
Qu'est-ce que la drépanocytose?
Les crises de drépanocytose
Les crises de drépanocytose ou crises vaso-occlusives constituent le symptôme majeur de la drépanocytose. Elles se traduisent par des épisodes de douleurs, de survenue brutale et souvent très intenses. La localisation des douleurs peut varier mais ces douleurs se situent pour la plupart au niveau des articulations, des os des jambes, des bras, au niveau du bas du dos…Ces douleurs surviennent lorsque les globules rouges prennent une forme de croissant de lune, s’agglutinent et bloquent ainsi la circulation sanguine. L’oxygène n’arrive alors plus en quantité suffisante aux os et aux tissus de l’organisme, ce qui engendre de la douleur.
Le niveau de douleur ressenti par les personnes atteintes de drépanocytose est comparable à celui d’un infarctus cardiaque; on dit aussi que les douleurs drépanocytaires dépassent plus de dix fois le niveau des douleurs ressenties lors d’un accouchement.
Le traitement de la crise vaso-occlusive dépend de l’intensité de la douleur ressentie et de la localisation de la crise. En général, les personnes touchées par la drépanocytose disposent d’un protocole mis en place par le médecin spécialiste. Pour des douleurs modérées, les patients disposent de traitements anti-douleurs qu’ils peuvent prendre en fonction du niveau de douleur. Il est alors conseillé de boire beaucoup d’eau afin de fludifier le sang et de faciliter la circulation des bouchons et leur élimination. Le repos et la relaxation sont également conseillés.
En cas de douleurs avec un niveau d’intensité élevé ou si les douleurs ne disparaissent pas après la réalisation du premier protocole, les patients doivent se rendre à l’hôpital. Un traitement approprié à base d’anti-douleurs puissants (opioïdes, morphine, parfois ketamine) leur est alors administré. L’oxygénothérapie ainsi que l’hyper hydratation veineuse font partie de la prise en charge. Des examens complémentaires sont réalisés (bilan sanguin et parfois examens radiologiques) afin d’écarter toute autre complication (infection, atteinte des poumons, infarctus osseux…).
L'anémie
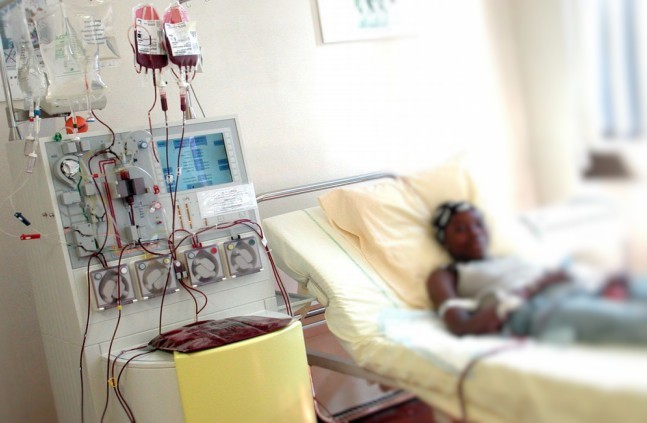
L’anémie est également un des symptômes les plus fréquents de la drépanocytose. Dans la drépanocytose et les hémoglobinopathies, l’anémie est liée à une quantité réduite de globules rouges et à un faible taux d’hémoglobine. Les globules rouges des personnes atteintes de drépanocytose meurent plus rapidement que ceux de personnes non malades du fait de la fragilisation répétées des globules rouges qui se transforment en croissant de lune et deviennent rigides. Le taux d’hémoglobine des drépanocytaires se situe en général entre 7 et 10 g/dl, contrairement au taux d’une personne non malade qui lui se situe entre 12 et 14 g/dl. Cette anémie est dite chronique et en générale bien tolérée par les organismes des personnes touchées par la drépanocytose. Malgré cela, cette anémie est source de fatigue, d’essoufflement rapide et d’une faible résistance à l’effort physique. Ainsi le niveau d’anémie est régulièrement contrôlé par des bilans sanguins. En cas de chute de deux points en dessous du niveau d’hémoglobine de base d’un patient drépanocytaire, la surveillance en milieu hospitalier est nécessaire et un traitement par transfusion peut être envisagé. A l’inverse, si le taux d’hémoglobine d’une personne drépanocytaire augmente au delà de son taux habituel, cela peut engendrer des complications liées à l’épaisseur du sang. Une saignée permettant de baisser ce taux peut être proposé.
Les infections
Les personnes touchées par la drépanocytose sont plus vulnérables aux infections. Cela s’explique par un système immunitaire plus faible, notamment en lien avec une rate souvent non fonctionnelle; la rate joue en effet le rôle de filtre dans le corps mais chez les drépanocytaires, cet organe ne fonctionne pas correctement; il est même parfois nécessaire de la faire enlever.
Afin de prévenir les infections, un traitement préventif par antibiotiques est instauré dès les premiers mois de vie jusqu’à l’adolescence ou l’âge adulte. Les personnes touchées par la drépanocytose doivent également réaliser des vaccins supplémentaires, notamment contre le pneumocoque qui peut engendrer de graves complications.
L'ostéonécrose
L’ostéonécrose est la destruction progressive de certains os. Elle constitue une des complications chroniques de la drépanocytose. En effet, la mauvaise circulation sanguine prive régulièrement les os des personnes atteintes de drépanocytose d’oxygène et de nutriments. Ainsi, petit à petit l’os va s’abîmer et peut compromettre la mobilisation de certains membres.
L’ostéonécrose touche souvent les épaules ou les hanches des drépanocytaires. A terme, ces patients se voient proposer des prothèses, afin de remplacer les articulations abîmées.
Les complications cérébrales
La drépanocytose peut toucher les artères et vaisseaux du cerveau. Les personnes touchées par la drépanocytose ont ainsi un risque de développer un accident vasculaire cérébral du fait des problèmes de circulation et des malformations au niveau des artères et vaisseaux du cerveau qui peuvent être abîmés par les globules rouges en forme de croissant de lune qui s’accrochent aux parois.
Très tôt, des examens radiologiques permettent de contrôler ces complications (doppler transcranien, IRM…) et ainsi de prévenir leur survenue.
Un patient drépanocytaire ayant déjà eu des complications cérébrales ou à risque d’en avoir peut bénéficier d’un traitement par échanges transfusionnels. S’il bénéficie d’un donneur, la greffe de moelle osseuse peut être envisagée.
Les atteintes d'organes
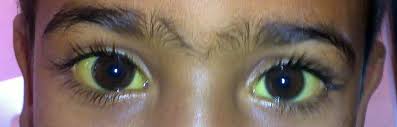
Les problèmes de circulation sanguine engendrés par la drépanocytose peuvent progressivement abîmer les organes des personnes atteintes de drépanocytose. Les atteintes d’organe les plus fréquentes sont l’insuffisance rénale et l’insuffisance hépatique (foie).
Ces complications surviennent en général à l’âge adulte et peuvent nécessiter une transplantation.
Le suivi régulier et les examens d’imagerie permettent d’identifier précocement des potentielles atteintes d’organes et ainsi de les limiter (laser pour les yeux, traitement spécifique pour prévenir l’insuffisance rénale, etc).
Le priapisme
Le priapisme est une complication sévère de la drépanocytose qui touche uniquement les patients de sexe masculin et peut survenir dès l’âge de 3 ou 4 ans. Il s’agit d’une crise qui survient dans le penis et entraine une érection très douloureuse persistante non induite par une stimulation sexuelle. Des épisodes répétés peuvent affecter la fonction érectile et les possibilités d’avoir des enfants pour les hommes drépanocytaires car ils affectent le nombre de spermatozoïdes.
Il n’existe pas de traitement spécifiquement développé pour prévenir et traiter les crises de priapisme drépanocytaires. Le traitement en cas de crise prolongée consiste à ponctionner le penis afin de rétablir la circulation sanguine. Certains médicaments dits hypotenseurs peuvent aussi être administrés afin de faire cesser la crise et la prévenir.
L'ulcère de jambe
L’ulcère de jambe est une complication vasculaire de la drépanocytose. Il s’agit d’une plaie localisée au niveau des jambes qui ne se referme pas d’elle même et qui cause d’importantes douleurs. Les causes de la survenue d’un ulcère sont mal connues, mais c’est une complication à traiter urgemment pour éviter qu’elle ne s’aggrave. A l’origine d’un ulcère, il y a généralement une petite plaie qui a du mal a cicatriser et qui peut s’agrandir et s’infecter. Une simple piqûre de moustique au niveau de la cheville peut causer un ulcère de jambe. Il est donc important de surveiller tout signe d’une plaie douloureuse et inflammatoire et de consulter rapidement.
Le traitement standard pour l’ulcère de jambe est le port d’un collant/chaussette de contention, la limitation des mouvements et les soins infirmiers jusqu’à cicatrisation de la plaie. Dans les cas sévères, la greffe de peau peut-être proposée afin de faciliter la cicatrisation.